Artroza post-traumatică este o schimbare degenerativă-distrofică progresivă într-o articulație a unui curs cronic care apare ca urmare a expunerii la un agent traumatic.
Motivele
Chiar și daune minore pot provoca dezvoltarea proceselor degenerative în articulație. Cauzele artrozei post-traumatice a articulației genunchiului includ:
- patologia structurii anatomice a articulației;
- deplasarea fragmentelor;
- deteriorarea structurilor capsulo-ligamentare;
- terapie necorespunzătoare sau inadecvată;
- imobilizare prelungită;
- tratamentul chirurgical al tulburărilor articulațiilor genunchiului.
Cel mai adesea, această patologie apare din cauza:
- încălcări ale conformității suprafețelor articulare;
- o scădere semnificativă a aportului de sânge la diferite elemente ale articulației genunchiului;
- imobilizare artificială prelungită.
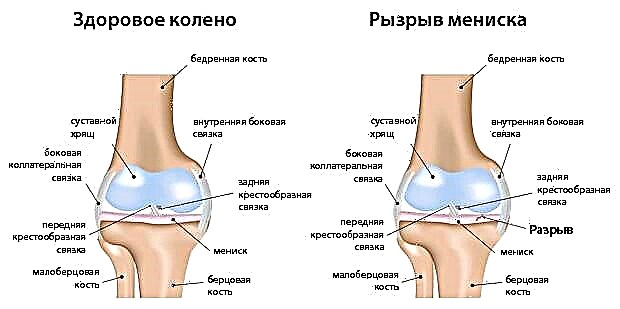
Motivele dezvoltării artrozei pot fi fracturile intraarticulare cu deplasare și leziuni ale meniscurilor și ligamentelor (de exemplu, ruptură).
© joshya - stock.adobe.com
Etape
În funcție de gradul de manifestare, se disting trei etape ale patologiei:
- I - senzațiile dureroase apar în timpul efortului fizic, cu mișcări ale membrului afectat, se aude o crăpătură în articulație. Nu există modificări vizuale în zona articulației. Durerea apare la palpare.
- II - durere pronunțată în timpul tranziției de la statică la dinamică, mișcare limitată dimineața, rigiditate, crăpături intense în articulație. Palparea determină deformarea spațiului articular cu zone neuniforme de-a lungul conturului.
- III - se modifică forma articulației, durerea devine intensă chiar și în repaus. Senzațiile de durere se intensifică noaptea. Mișcarea este limitată. Articulația deteriorată este sensibilă la schimbările condițiilor meteorologice.
Tipuri
În funcție de localizare, se disting mai multe tipuri de artroză posttraumatică, fiecare dintre acestea fiind descrisă mai jos.
Artroza posttraumatică a articulației genunchiului
Procesul inflamator acoperă cartilajul, mușchii, ligamentele și alte elemente ale articulației. Vârsta medie a pacienților este de 55 de ani.
Artroza posttraumatică a articulației umărului
Boala poate afecta una sau ambele articulații ale umărului. Cauzele acestei patologii sunt deplasarea și întinderea lor.
Artroza posttraumatică a degetelor
Cu deteriorarea țesutului cartilajului al articulațiilor degetelor, se dezvoltă un proces degenerativ-inflamator.
Artroza posttraumatică a gleznei
Această patologie apare din cauza deplasării și a fisurilor.
Artroza posttraumatică a articulației șoldului
Motivele dezvoltării acestui tip de boală sunt ruptura ligamentului și alte leziuni articulare.
Artroza posttraumatică a articulației cotului
Leziunile duc la deteriorarea stării articulației cotului. Leziunile complexe pot provoca leziuni extinse ale cartilajului și deformarea cotului, ca urmare a faptului că uzura țesuturilor este accelerată și mecanica articulației este perturbată.
Simptome
Patologia poate fi asimptomatică de ceva timp sau se poate ascunde în spatele efectelor reziduale după leziuni articulare. Cu un stadiu avansat al bolii, simptomele clinice ale artrozei pot fi observate pentru o perioadă lungă de timp.
În etapele inițiale, boala se manifestă:
- durere;
- crăpătură.
Sindromul durerii se caracterizează prin următoarele caracteristici:
- localizare în zona deteriorată a țesutului;
- nu există iradiere;
- durere și trăgere;
- senzațiile dureroase nesemnificative inițiale devin mai intense odată cu mișcările;
- în repaus, sunt absenți și apar în timpul mișcării.
Criza crește pe măsură ce boala progresează. Se referă la simptomele stabile ale artrozei post-traumatice. În același timp, natura durerii se schimbă. Se răspândesc pe întreaga articulație a genunchiului și pot radia în zona de deasupra sau dedesubtul genunchiului. Durerea capătă un caracter răsucitor, stabil și devine mai intens.
Simptomele indicative pentru artroza posttraumatică a articulației genunchiului sunt apariția durerii și rigidității la ieșirea dintr-o stare de repaus. Aceste semne fac posibilă diagnosticarea preliminară a bolii chiar și fără utilizarea altor metode de cercetare. Cel mai adesea apar după somn.
În viitor, odată cu progresul patologiei, alăturați-vă:
- umflarea țesuturilor moi adiacente;
- spasme musculare;
- deformarea articulației;
- șchiopătarea;
- deteriorarea stării emoționale și psihologice a pacientului din cauza sindromului durerii constante.
Diagnostic
Recunoașterea bolii se efectuează pe baza simptomelor clinice, a plângerilor pacienților și a anamnezei. Medicul ar trebui să clarifice cu siguranță dacă au existat leziuni articulare în trecutul pacientului. Cu o istorie de traume, probabilitatea artrozei post-traumatice crește semnificativ.
Diagnosticul este confirmat după examinarea pacientului și palparea zonei deteriorate. Se realizează o imagine de ansamblu cu raze X a articulației. În unele cazuri, RMN sau CT sunt prescrise pentru a clarifica diagnosticul.
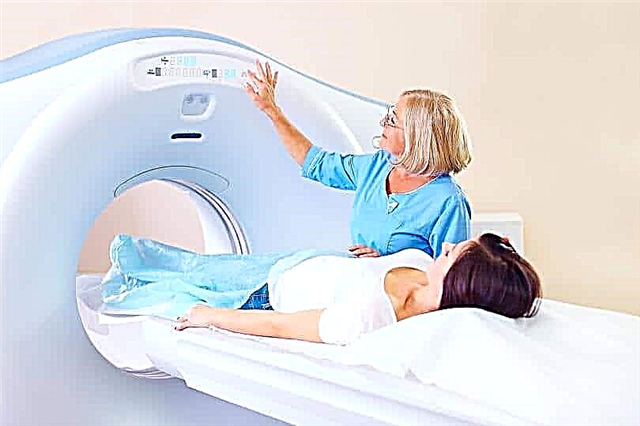
© Olesia Bilkei - stock.adobe.com. RMN
La efectuarea unei radiografii, imaginea bolii este următoarea:
- I - îngustarea spațiului articular, de-a lungul marginilor căruia se află creșterile osoase. Există zone locale de osificare a cartilajului.
- II - o creștere a dimensiunii creșterilor osoase, o îngustare mai intensă a spațiului articular. Apariția sclerozei subcondrale a plăcii de capăt.
- III - deformare intensă și întărire a suprafețelor cartilaginoase ale articulației. Necroza subcondrală este prezentă. Decalajul articular nu este vizualizat.
Tratament
Boala necesită tratament complex. În stadiul ușor, terapia medicamentoasă este utilizată în combinație cu terapia exercițiilor fizice și fizioterapia. Dacă tratamentul conservator nu duce la efectul dorit și patologia progresează, se efectuează intervenția chirurgicală.
Scopul terapiei este prevenirea distrugerii țesutului cartilajului, ameliorarea durerii, restabilirea funcționalității articulațiilor și îmbunătățirea calității vieții pacientului.
Terapia medicamentoasă
Pentru artroza posttraumatică, se recomandă următoarele medicamente:
- Condroprotectori. Acestea previn distrugerea cartilajului și au un efect protector asupra matricei.
- Corectori ai metabolismului. Acestea conțin complexe de vitamine și minerale și substanțe utile.
- Medicamente AINS. Reduce durerea și inflamația. Medicamentele sunt utilizate în timpul unei exacerbări a bolii.
- Acid hialuronic.
- Medicamente pentru îmbunătățirea microcirculației în zona afectată.
- Glucocorticosteroizi. Prescris în absența efectului terapiei medicamentoase.
- Mijloace de uz extern (unguente, geluri) bazate pe componente de origine vegetală și animală.
Fizioterapie
Terapia complexă este utilizată pentru îmbunătățirea proceselor metabolice din țesutul cartilajului, ameliorarea durerii și încetinirea distrugerii articulației.
Metode de tratament fizioterapeutic:
- Terapie cu ultrasunete;
- inductotermie;
- electroforeză;
- magnetoterapie;
- aplicații cu ozokerită și parafină;
- fonoforeză;
- baroterapie locală;
- tratament bifoshite;
- acupunctura;
- balneoterapie.
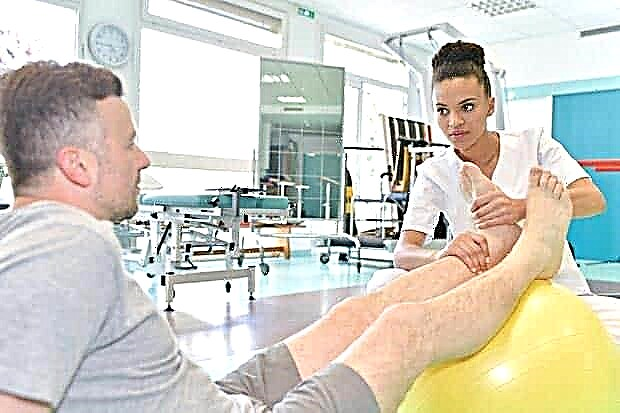
© auremar - stock.adobe.com
Intervenție chirurgicală
Odată cu progresia artrozei, în ciuda tratamentului conservator și dacă este indicat, medicul poate prescrie un tratament chirurgical.
Se utilizează următoarele metode chirurgicale:
- endoproteză;
- ligamente plastice;
- artroplastie articulară;
- sinovectomie;
- osteotomie corectivă;
- manipulare artroscopică.
Operația este doar una dintre etapele tratamentului și nu scapă complet de patologie.
Remediile populare
Rețetele de medicină tradițională sunt utilizate ca adjuvant la tratamentul primar. Utilizarea lor este cea mai eficientă în stadiul inițial al bolii sau pentru prevenirea acesteia.
Sunătoare, brusture, urzică și alte plante sunt utilizate ca agenți antiinflamatori, decongestionanți și regeneranți. Acestea sunt utilizate pentru prepararea tincturilor, decocturilor, unguentelor și a altor produse pentru uz intern și extern.
Complicații
Ca urmare a progresiei artrozei post-traumatice, pot apărea anchiloze, subluxații și contracturi articulare.
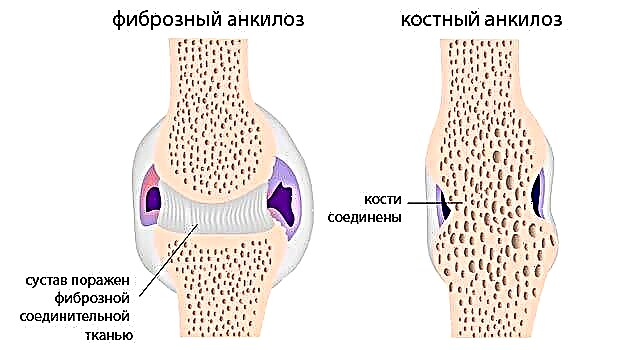
© Alila-Medical-Media - stock.adobe.com
Prognoza și prevenirea
Rezultatul bolii depinde de severitatea și adecvarea tratamentului. În unele cazuri, restaurarea completă a articulației nu este posibilă. Cura ideală este o opțiune destul de rară, cu efecte reziduale minime care rămân aproape întotdeauna.
Zonele distruse ale țesutului cartilajului nu pot fi restaurate. Scopul principal al terapiei este de a opri progresia bolii. Căutarea tardivă de ajutor medical, neglijarea procesului și vârsta în vârstă a pacientului pot agrava prognosticul evoluției patologiei.